
膝蓋痛,打玻尿酸、吃葡萄糖胺都不管用,難道只能繼續吃止痛藥?
對許多五、六十歲以上的病人而言,膝蓋痛是十分常見的病況,而依照醫生前述的說法,大部分的病情也都可以獲得改善。
但是,對許多四、五十歲或更年輕的病人,上述的療法卻不一定奏效。他們看過許多醫生,照了X光,醫生也說是退化、長骨刺;但打了玻尿酸,也吃了葡萄糖胺,卻還是沒用,只好繼續吃止痛藥。但是只要止痛藥一停,又開始痛。
肌筋膜疼痛症候群也會讓膝蓋附近產生疼痛的感覺,只要找出激痛點,給予正確的治療,再配合肌肉牽拉運動與強化運動,就能達到治療的效果。
人體的膝關節是由大腿骨(股骨)及小腿骨(脛骨、腓骨),以及當中的韌帶、軟骨組織所構成的。許多來自大腿的肌肉也以肌腱連接在膝關節附近。另外還有股神經、坐骨神經等在此彎曲分叉。因此膝蓋出現疼痛,合併活動度受限時,一般都會先想到是「膝關節退化症」。但往往患者會抱怨膝關節及服用保護膝蓋軟骨的葡萄糖胺類藥物後,卻未見好轉。其實從生物力學的觀點,膝蓋部位的疼痛往往只是維持膝關節穩定的結構(如骨骼、肌腱、韌帶、肌肉、神經等)其中的一部份對於壓力無法代償的結果。由於長期過度使用,最終導致膝蓋間的軟骨,甚至骨頭磨損。如大腿或髖部的肌筋膜疼痛症候群的轉位痛、腰部神經根壓迫症,或者局部的滑囊炎、隱神經或膕肌的局部壓迫症候群等,通常是膝蓋軟骨磨損之前就已經受損了。而X光片所檢查出來的膝關節退化,有可能只是正常的磨損,或者老化現象所致,未必是膝蓋疼痛的初始原因。
Markus 發表在
痞客邦
留言(0)
人氣()
 陳姓男同學,18歲,今日睡醒時,覺得頸部有點痠痛,但沒什麼大礙,到了晚上以後,則感到越來越僵痛,頸部變得無法靈活活動,上課時非常不方便,頸部僵硬疼痛,不能轉側。經過診察,左肩膀之斜方肌僵硬,疼痛擴散至肩胛部,手臂舉高時亦感疼痛,王小姐,20歲,是個上班族,兩肩及頸部僵痛,但左側比較疼痛,尤其是轉頭時更覺疼痛,經診視後,兩側的肩膀僵硬,陳小姐告訴我們,因騎車跌倒,剛跌倒時,除了皮膚擦傷的不適,並無其他的不舒服,約一小時後,頸部肩膀覺得痠痠的,睡一覺後,則變成疼痛,轉身不便,就趕來找醫生。以上皆診斷為「落枕」,落枕是斜方肌發炎的代名詞,就像五十肩是指慢性肩關節周圍炎,網球肘是指肱骨外上髁韌帶炎一樣的。以落枕這個病名比較容易理解,而且病位清楚容易瞭解。 落枕的主要症狀是頸部僵痛斜了一邊,脖子不能靈活的運動,甚至前俯、後仰都覺得困難,要轉頭側身時因為脖子疼痛,所以身體要跟著轉動,所以從動作上看起來非常的不自然,而且落枕痛雖然通常只發生在一側,也有兩側同時發生的。由於頸部的痠痛僵硬的不適感,有時也可令人頭昏目眩。
陳姓男同學,18歲,今日睡醒時,覺得頸部有點痠痛,但沒什麼大礙,到了晚上以後,則感到越來越僵痛,頸部變得無法靈活活動,上課時非常不方便,頸部僵硬疼痛,不能轉側。經過診察,左肩膀之斜方肌僵硬,疼痛擴散至肩胛部,手臂舉高時亦感疼痛,王小姐,20歲,是個上班族,兩肩及頸部僵痛,但左側比較疼痛,尤其是轉頭時更覺疼痛,經診視後,兩側的肩膀僵硬,陳小姐告訴我們,因騎車跌倒,剛跌倒時,除了皮膚擦傷的不適,並無其他的不舒服,約一小時後,頸部肩膀覺得痠痠的,睡一覺後,則變成疼痛,轉身不便,就趕來找醫生。以上皆診斷為「落枕」,落枕是斜方肌發炎的代名詞,就像五十肩是指慢性肩關節周圍炎,網球肘是指肱骨外上髁韌帶炎一樣的。以落枕這個病名比較容易理解,而且病位清楚容易瞭解。 落枕的主要症狀是頸部僵痛斜了一邊,脖子不能靈活的運動,甚至前俯、後仰都覺得困難,要轉頭側身時因為脖子疼痛,所以身體要跟著轉動,所以從動作上看起來非常的不自然,而且落枕痛雖然通常只發生在一側,也有兩側同時發生的。由於頸部的痠痛僵硬的不適感,有時也可令人頭昏目眩。
Markus 發表在
痞客邦
留言(0)
人氣()
轉載肌筋膜疼痛症候群和纖維肌痛中山物治系 陳立元老師一.前言:肌筋膜疼痛症候群 (myofascial pain syndrome)和肌膜症候群(myofascial syndrome)及肌膜炎(myofascitis)等是同義字,肌筋膜症候群有疼痛、壓痛及自主神經的一些現象,從活動的誘發點(active trigger point)轉移至他處,並有相關的功能障礙。肌筋膜誘發點(myofascial trigger point)是一個高度受激的點 (hyperirritable point),經常位於骨骼肌或其肌筋膜內的一個緊繃帶狀區 (taut band area)。緊繃帶狀區是指和肌筋膜誘發點有關的一群緊繃的肌肉纖維,可以用觸診來確認。所謂肌筋膜誘發點,可以依其引發疼痛的情況差異不同,分為活動性的肌筋膜誘發點 (active myofascial trigger point) 及潛在性的肌筋膜誘發點 (latent myofascial teigger point):1.活動性的誘發點:位在肌肉或其筋膜上,症狀表現為疼痛的一個高度受激的點。它可以在該肌肉靜止或活動時引發某一型式的轉移痛。活動性誘發點是一個疼痛點,阻礙了該肌肉的完全伸展,使肌肉無力,在直接壓力之下,可產生轉移痛,若給予適當的刺激,可使緊繃的的肌肉纖維產生局部的收縮反應。它可在疼痛轉移區內引起疼痛及產生特有的轉移性自主神經現象(autenomic phenomena)。2.潛在性肌筋膜誘發點:在肌肉或其筋膜上的一個高度受激點,臨床上其自發性的疼痛並不存在,只有在觸摸時才會產生。 二.肌筋膜疼痛症候群的本質:肌筋膜疼痛症候群因活動性誘發點(active trigger point)而有急性、復發性、慢性之特性。急性發作的肌筋膜疼痛症候群,經常是和肌肉過度負荷而產生的疼痛有關,然而病人期待疼痛本身有其自限性,就像運動後的肌肉酸痛一樣。在沒有新的機械性或系統性的傷害持續因子之下,只要該肌肉保持在沒有過度負荷的情況下,一個新產生的活動性誘發點,有時候會自動蛻變成潛在性誘發點。未痊癒的肌筋膜症候群,由於有潛在性的誘發點,所以持續引起某些程度的功能障礙,但沒有疼痛。活動性誘發點會自動蛻變成潛在性的狀態,但極易再度被活化,病人常會有相同的困擾再度發生,病人又再度期待此困擾有時限性,而忍耐這疼痛直到疼痛的緩解托到很遲才處理。無論如何,只要有足夠嚴重的肇因存在,活動性誘發點會持續存在,導致進一步的惡化及廣泛的慢性肌筋膜症候群。因為機械性和系統性的肇因,可以增加初級誘發點被活化的易發性,有著嚴重肇因的病人,極可能會在身體的幾個區域發展出成群的肌筋膜症候群。 三、診斷病人因肌膜筋症候群而前來就診,其不舒服的抱怨就是疼痛。首先在觸診時可以摸到肌肉組織上有一緊繃的帶狀區 (taut band),它摸起來和旁邊正常的肌肉顯然不同,當直接以壓力觸及時,誘發點會引起局部的疼痛和壓痛,並在其轉移區內引起疼痛,活動性的誘發點正說明了轉移區內的一些自發性疼痛。因為在誘發點旁的肌肉是高度敏感和緊繃的,企圖去拉張該肌肉會引起更多的疼痛。緊繃的帶狀肌肉限制了關節的活動角度,當肌肉被拉張延伸至其活動角度極限時會引發疼痛。肌筋膜症候群可因機械性的因子或系統性的因子或相關的醫療情況,或精神上的壓力而持續存在。在臨床上要確認清楚疼痛區,及疼痛發作的時間,以及有無任何扭傷或外傷和它的發生有關。另外,何者會加重之?何者會減輕之?都是重要的。臨床上,從何者可加重症狀,或何者可減輕症狀的不同情況,可以將肌筋膜症候群分為三個階段:1.持續性的疼痛來自嚴重的活動性誘發點。病人已有很強烈的疼痛,無法再接受疼痛的增加,當然也無法辨識何者可以使疼痛更為嚴重。2.疼痛來自較不受激的誘發點,只有在活動時才會感到疼痛,休息時則否。此時是最佳教導病人何種運動會引起該疼痛,或那條肌肉會引起該疼痛,以及如何加以處理。3.不會引起疼痛的潛在性的誘發點。病人仍有少數剩餘未除的功能障礙,而且潛在性誘發點很容再被活化。慢性肌筋膜症候群則是病人已經為疼痛所苦超過數個月或更久。 四.實驗室檢查:實驗室的檢查方面,並沒有任何檢測可以用來表示誘發點的存在,而對休息狀態中的肌肉(resting muscle),所做的肌電圖測試也是正常的。 五.病理機轉:賽蒙等人對肌肉外傷後的誘發點形成有一假說:肌漿網受傷以後讓鈣離子脫出,脫出的鈣離子和ATP,一起對鄰近收縮性機制(contractile mechanisms)產生刺激,引起代謝活動增加,局部代謝增加的結果,促使感覺神的過度敏感(hypersensitivity)。局部肌肉的收縮,抑制了該肌肉的適當血流供應,最後肌肉持續收縮在一個能量缺乏的狀態(energy-deficient state),誘發點就是它的代表。賽蒙等人認為:拉張(stretching)這收縮的肌纖維,結束這個不受控制的收縮(uncontrolled contraction),使肌肉恢復(restoring)到正常狀態。 纖維肌痛(fibromyalgia) 一、前言:纖維肌痛 (fibromyalgia),在過去稱為纖維組織炎(fibrositis),它的定義是至少有三個月的廣泛性疼痛。用手指做觸診可引起11個甚至更多到18個可以加以描述的壓痛點。自1981年起纖維組纖炎這個名詞已被纖維肌痛所取代。有纖維肌痛的病人,傾向有自我要求、緊張、強迫性和熱衷於各項活動的特質。他們的人格特質非常像偏頭痛的病人,他們也非常敏感和對外在的刺激如冷、熱、幽默和噪音等有相當反應。有纖維肌痛的病人,多是有A型的人格特質,他們是非常忙碌、動作快速的人,很難有機會放鬆,周而復始下來,開始了病理過程:就是肌肉張力停滯於不正的的狀態。 二、病因病機:兩個可能的病因理論為:1.軟組織中的纖維成份,產生了結構性的改變,而引起的疼痛,產生此病。2.持續的肌肉張力所產生的疼痛,而引起此病。不論是纖維肌痛 (fibromyalgia) 或肌筋膜誘發點(myofascial trigger point),都沒有特定的起因被確認。臨床上,由誘發點引發的肌筋膜疼痛症候群,主要表現為局部的肌肉功能不佳;然而纖維肌痛是一個也影響到肌肉的系統性疾病。纖維肌痛的病因是和下列有關:影響大關節的重大創傷、關節炎、內分泌功能不佳、神經炎及先前的病毒感染。換句話說,纖維肌痛是來自各種不同臨床狀況下的反應,這些反應會在大且負重的近端關節,產生較大的肌肉脹力,當這些纖維收縮後,很慢才會放鬆,肌肉張力因此不會很快消散。病理分析並沒有發現疼痛區有發炎的改變。脂肪性和纖維性的結節 (nodules) 則經常可以看到,不過並不在疼痛的誘發點區 (trigger zone)。本病的性質包括疼痛的誘發區 (painful trigger areas)、緊繃的大肌肉、關節僵硬、纖維脂肪性結節 (fibrofatty nodules)。 二、症狀:臨床上病人有廣泛性的疼痛( diffuse aching)、壓痛和僵硬,疼痛和僵硬較常發生在早晨,而且和頭痛、不良的休息型態、精力耗盡和疲勞等有關,不良的天氣會對這些症狀有負面的影響。另外,在韌帶、肌腱和關節周圍組織的敏感度都有增加。 四、實驗診斷:纖維肌痛在實驗室的檢查方面,仍缺少可用來做確定診斷的依據,如血球計數和類風濕因子等都是陰性反應。結節的切片檢查,亦無助於診斷。五、肌筋膜疼痛症候群和纖維肌痛的比較:單一肌肉的急性肌筋膜疼痛症候群,是很容易與纖維肌痛加以區別,然而慢性肌筋膜疼痛症候群和纖維肌痛的區別則可能會較為困難。假如病人同時有纖維肌痛和多區域的慢性廣泛性肌筋膜疼痛,則二者的區別特別模糊。在男女患病比例上,纖維肌痛的患者中以女性佔大多數,約佔73-88%;而患肌筋膜疼痛症候群的病人中,男女比例差不多。有急性肌筋膜疼痛症候群的病人,大都能明確地找出它的發生時間和地點,經常是因肌肉遭受到一時性的過度負荷:如車禍、近日的跌倒、突然而猛烈的動作、移動重的箱子、過伸去檢起地上的東西、上車的動作等等,然而在事件發生後,數小時至一天左右,才開始感到疼痛。慢性肌筋膜疼痛的病人,比較難清楚確認是何時開始發生的,這些病人可能有超過一個肌筋膜疼痛症候群;相對的,纖維肌痛的發生是潛在性的 (develop insidiously),病人無法確認他的症狀是何時開始。如此,肌筋膜疼痛的發生比起纖維肌痛而言,前者和肌肉的活動或某特定的動作較為有關連。診斷肌筋膜症候群,治療師必須費心地明確找出每一疼痛的分佈區以及功能不佳的姿勢和不對稱性,檢查肌肉以確定那些肌肉限制了關節活動的延展。關節活動的受限並不是用來診斷纖維肌痛的一部份。肌筋膜的檢查,包括觸摸疑懷有問題的肌肉,在其緊繃帶上找尋壓痛點,壓迫壓痛點可產生轉移疼痛至他處;橫向擠捏壓痛點可產生局部收縮反應。在纖維肌痛的檢查上,只要找出壓痛點的部位,而不必顧及轉移痛。觸診時,纖維肌痛的病人,其有壓痛點的肌肉,摸起是柔軟的;但肌筋膜疼痛的病人,其肌肉摸起是緊繃的,並只有在誘發點和相應轉移區內有壓痛點。有誘發點的肌肉,同樣也有些許的虛弱,但沒有肌肉萎縮而且不會特別容易疲勞。纖維肌痛則有全身性嚴重的疲勞,而不是肌肉虛弱無力。慢性肌筋膜症候群是由持續性肇因所引起,這些肇因是可以矯正的;但慢性纖維肌痛是先天性的。但是在診斷之初,這兩者的區別並不是很明顯。許多有纖維肌痛點的病人也有活動性肌筋膜誘發點。
Markus 發表在
痞客邦
留言(0)
人氣()
 筋骨酸痛之二:百變筋膜炎 【病例】腕隧道症候群(筋膜炎)七十多歲的C先生,手部疼痛發麻,不能正常活動。醫生研判是頸部長骨刺壓迫到神經。他已經洗腎十多年,骨質脆弱,沒有醫生敢為他動刀,只能讓他做頸部牽引,當成是骨刺來復健。老先生勤跑復健,手麻稍稍改善,但效果始終有限。後來又經過更仔細檢查,有醫生認為他是工作長期搬重物,導致手部肌筋膜發炎,壓迫神經而疼痛麻痺,醫學上稱為「腕隧道症候群」。病名是有了,但是手麻並沒有因而減輕。最後實在是因為不耐嚴重的疼痛麻痺,在病人的苦苦相求之下,醫生終於同意為他動手術。然而,忍受過開刀的疼痛,並未換來一勞永逸。他照樣痛到唉聲嘆氣,最後打聽到我這裡,經過多次穴位注射之後,病情恢復得很快,現在已幾近痊癒了。 【病例】職業病之肩頸僵硬H小姐從事文書工作,每天要處理成堆的文件與繁瑣的網路作業,才三十出頭,便已經為了肩頸僵硬四處求醫。她的肩頸僵硬不是普通的「馬殺雞」能夠解決,往往才一早「開工」半個小時,就已經痛到她噁心反胃、頭痛愈裂,想到接下來還有一整天的工作,她真有「生不如死」的難過。為了維持生活品質,她聽從醫囑,開始服用止痛藥,卻沒想到很快引發胃潰瘍的副作用。現在,她除了擺脫不掉的疼痛肩,還多了胃燒灼、噁酸水的苦。每到夜裡,這兩種疼痛讓她輾轉反側,瀕臨崩潰。我為她施行「星狀神經節阻斷療法」,阻斷H小姐長期亢奮的交感神經,使她循環不良的肩頸部血液流量大增,患部氣血一經疏通,很快就緩和了她的僵硬不適,也避免了藥物傷害腸胃的副作用。 【病例】Y太太因為頸部酸痛,逛遍台北各大醫院,做過各種精密檢查,始終沒有辦法找出原因,醫生百思不解,不知她的疼痛到底從哪裡來?最後,大醫院的權威告訴她說,再不行就只能動刀。Y太太一聽說要在頸椎切切割割,嚇得晚上都睡不好,翻來覆去想不懂:不是應該找到目標才能下刀嗎?為何找不出疼痛的原因卻能開刀,這刀要割在哪裡呢?她爭取進開刀房前的倒數時刻,抱著醫院的檢查報告,希望能聽取我的第二意見。我從她的醫院報告,包括X光片、核磁共振等,都沒有發現異狀,但是當我檢查病人的頸部肌肉,很快就發現原因了。Y太太的提肩胛肌又脆又硬,完全沒有正常肌肉應有的柔軟與彈性,很顯然是肌筋膜發炎。問題就是這麼簡單,卻因為醫生沒有通盤的整體考慮,只就自己的各科的專長去琢磨,結果鑽近死胡同裡,病人差一點就要白挨一刀。 【醫生的話】*肌筋膜炎症狀百變肌筋膜是附著在骨骼上的肌肉,當其中有某一特定部位過度敏感(醫學上稱該部位為激發點),造成發炎疼痛,就成為肌筋膜炎。門診當中將近三分之一抱怨筋骨酸痛的病人,是屬於肌筋膜疼痛,所以它其實是相當常見的一種疼痛。儘管如此,卻常容易被忽略,誤以為是犯了什麼了不起的大病。像是有的人胸口一發疼,就誤以為是心臟病要發作;有人不明原因拉肚子或便秘,以為是腸胃發生問題,原來都是肌筋膜炎在作怪。老年人膝蓋疼痛,無法自由活動,也常被當成退化性膝關節炎,或誤診為骨刺。其實有些是因為年老肌肉無力,活動不當而傷了筋膜,牽連到膝蓋。還有的人總是耳鳴、頭暈、走路搖搖晃晃,跑到耳鼻喉科目做了所有檢查,都找不出問題,原來是頸部肌筋膜炎,影響自律神經的活動,甚至造成患者失眠、頭痛、情緒低落。 *失控的肌肉緊繃為什麼會發生肌筋膜炎呢?我們可以在患者疼痛發生的部位,摸出一條硬梆梆的肌肉,按壓之下,有些特定點會痛得病人哇哇大叫。這是因為肌肉長期處於緊縮用力的狀態,造成局部循環變差,組織缺血缺氧的緣故。坐辦公桌的人,或是電腦玩家,長期保持同一姿勢不變,導致血液循環不良;還是長期姿勢不良,壓迫到肌肉,形成局部的肌肉緊張,日漸成為慢性疼痛(時間持續超過半年的疼痛);勞動者使力不當,或過度使用部分肌肉,也會發生急性或慢性肌筋膜疼痛症。另外,像是一年到頭不停擦擦洗洗的婆婆媽媽,因為長年使用特定肌肉賣力工作,也是肌筋膜疼痛症的好發族群。 筋膜疼痛的表現方法很多,有一些並沒有典型的酸痛症狀,就像前面提到的便秘或腹瀉、肢體麻痺,還有的牽連其他部位造成混淆,有的則是合併有自律神經失調的症狀,像是耳鳴、心悸、頭暈、睡眠障礙、消化不良、情緒不穩、精神憂鬱等。這有可能是生理狀況虛弱,影響精神穩定,卻也有可能是心理上的不安定,波及生理正常機能。 無論如何,此時最有效的處理要訣,就是通暢氣血、補強局部的新陳代謝,而要根治筋膜炎,避免一再發作,無非就是要真正放鬆肌肉、恢復其正常彈性。 「只要放鬆肌肉,病就會好」,還有什麼比這更簡單的治療方法呢?但是對許多筋膜炎的病患來說,「放鬆」竟然是一門必須苦修的功課。放鬆肌肉的困難,在於患者通常都是經年累月的習慣性錯誤使力,像是握筆太緊,彈鋼琴的時候雙臂過度橫張、開車時雙肩不自然抬高等,這些無意識的錯誤姿勢導致身體某部分的肌肉過度緊縮,而且這種肌肉張力的模式已經在腦部形成固定的指令,所以患者很難打破這一模式,簡單的說,患者其實不知道什麼才是真正的放鬆,他們已經「身不由己」。 除了肌肉不正常的緊縮,會造成筋膜炎之外,我們也不能忽視中醫學對此症的解釋。從事同樣的勞動,為什麼有的人天天腰酸背痛,有的人一覺睡醒又是一條好漢呢?這當然和個人的體質有關。天生稟賦不足,筋肉虛衰,保暖工作沒有做好,使筋膜受寒涼,或是生活在潮濕的環境下等等,都會使筋膜脆弱,容易產生水腫、纖維性病變,種下發炎疼痛的病因。 *從源頭有效促使大腦重新調整肌肉張力治療筋膜炎的傳統處理方式,諸如使用消炎止痛藥、肌肉鬆弛劑,或是熱敷、冰敷、神經電刺激等的物理治療,能發揮一部分舒緩功能,對初期或輕症患者有所幫助。但是其作用時間短暫,而且僅止於治標,重症或慢性患者往往必須長期依賴藥物,甚至需要長期復健,時間上難以配合。這時候,我會推薦穴位注射療法。以藥物直接進入穴道的方式,一方面加速推動氣血循環,一方面借用藥物的有效成分,強化組織新陳代謝。又如果像是病情已經影響到自律神經者,造成失眠、耳鳴、眩暈、焦慮等,則適合使用星狀神經節阻斷療法。它能從源頭有效阻斷緊張的神經,促使大腦重新調整機體平衡,讓自律神經回歸正常運作,並且輸送充足的血液到患部,有效而且無副作用的鬆弛肌肉與修復細胞。也唯有如此,才能真正解除大腦不正常的緊張狀態,促使大腦重新調整肌肉張力,跳脫疼痛緊張的惡性循環,進而強化患部的組織,可說是最安全無副作用的治療方法。
筋骨酸痛之二:百變筋膜炎 【病例】腕隧道症候群(筋膜炎)七十多歲的C先生,手部疼痛發麻,不能正常活動。醫生研判是頸部長骨刺壓迫到神經。他已經洗腎十多年,骨質脆弱,沒有醫生敢為他動刀,只能讓他做頸部牽引,當成是骨刺來復健。老先生勤跑復健,手麻稍稍改善,但效果始終有限。後來又經過更仔細檢查,有醫生認為他是工作長期搬重物,導致手部肌筋膜發炎,壓迫神經而疼痛麻痺,醫學上稱為「腕隧道症候群」。病名是有了,但是手麻並沒有因而減輕。最後實在是因為不耐嚴重的疼痛麻痺,在病人的苦苦相求之下,醫生終於同意為他動手術。然而,忍受過開刀的疼痛,並未換來一勞永逸。他照樣痛到唉聲嘆氣,最後打聽到我這裡,經過多次穴位注射之後,病情恢復得很快,現在已幾近痊癒了。 【病例】職業病之肩頸僵硬H小姐從事文書工作,每天要處理成堆的文件與繁瑣的網路作業,才三十出頭,便已經為了肩頸僵硬四處求醫。她的肩頸僵硬不是普通的「馬殺雞」能夠解決,往往才一早「開工」半個小時,就已經痛到她噁心反胃、頭痛愈裂,想到接下來還有一整天的工作,她真有「生不如死」的難過。為了維持生活品質,她聽從醫囑,開始服用止痛藥,卻沒想到很快引發胃潰瘍的副作用。現在,她除了擺脫不掉的疼痛肩,還多了胃燒灼、噁酸水的苦。每到夜裡,這兩種疼痛讓她輾轉反側,瀕臨崩潰。我為她施行「星狀神經節阻斷療法」,阻斷H小姐長期亢奮的交感神經,使她循環不良的肩頸部血液流量大增,患部氣血一經疏通,很快就緩和了她的僵硬不適,也避免了藥物傷害腸胃的副作用。 【病例】Y太太因為頸部酸痛,逛遍台北各大醫院,做過各種精密檢查,始終沒有辦法找出原因,醫生百思不解,不知她的疼痛到底從哪裡來?最後,大醫院的權威告訴她說,再不行就只能動刀。Y太太一聽說要在頸椎切切割割,嚇得晚上都睡不好,翻來覆去想不懂:不是應該找到目標才能下刀嗎?為何找不出疼痛的原因卻能開刀,這刀要割在哪裡呢?她爭取進開刀房前的倒數時刻,抱著醫院的檢查報告,希望能聽取我的第二意見。我從她的醫院報告,包括X光片、核磁共振等,都沒有發現異狀,但是當我檢查病人的頸部肌肉,很快就發現原因了。Y太太的提肩胛肌又脆又硬,完全沒有正常肌肉應有的柔軟與彈性,很顯然是肌筋膜發炎。問題就是這麼簡單,卻因為醫生沒有通盤的整體考慮,只就自己的各科的專長去琢磨,結果鑽近死胡同裡,病人差一點就要白挨一刀。 【醫生的話】*肌筋膜炎症狀百變肌筋膜是附著在骨骼上的肌肉,當其中有某一特定部位過度敏感(醫學上稱該部位為激發點),造成發炎疼痛,就成為肌筋膜炎。門診當中將近三分之一抱怨筋骨酸痛的病人,是屬於肌筋膜疼痛,所以它其實是相當常見的一種疼痛。儘管如此,卻常容易被忽略,誤以為是犯了什麼了不起的大病。像是有的人胸口一發疼,就誤以為是心臟病要發作;有人不明原因拉肚子或便秘,以為是腸胃發生問題,原來都是肌筋膜炎在作怪。老年人膝蓋疼痛,無法自由活動,也常被當成退化性膝關節炎,或誤診為骨刺。其實有些是因為年老肌肉無力,活動不當而傷了筋膜,牽連到膝蓋。還有的人總是耳鳴、頭暈、走路搖搖晃晃,跑到耳鼻喉科目做了所有檢查,都找不出問題,原來是頸部肌筋膜炎,影響自律神經的活動,甚至造成患者失眠、頭痛、情緒低落。 *失控的肌肉緊繃為什麼會發生肌筋膜炎呢?我們可以在患者疼痛發生的部位,摸出一條硬梆梆的肌肉,按壓之下,有些特定點會痛得病人哇哇大叫。這是因為肌肉長期處於緊縮用力的狀態,造成局部循環變差,組織缺血缺氧的緣故。坐辦公桌的人,或是電腦玩家,長期保持同一姿勢不變,導致血液循環不良;還是長期姿勢不良,壓迫到肌肉,形成局部的肌肉緊張,日漸成為慢性疼痛(時間持續超過半年的疼痛);勞動者使力不當,或過度使用部分肌肉,也會發生急性或慢性肌筋膜疼痛症。另外,像是一年到頭不停擦擦洗洗的婆婆媽媽,因為長年使用特定肌肉賣力工作,也是肌筋膜疼痛症的好發族群。 筋膜疼痛的表現方法很多,有一些並沒有典型的酸痛症狀,就像前面提到的便秘或腹瀉、肢體麻痺,還有的牽連其他部位造成混淆,有的則是合併有自律神經失調的症狀,像是耳鳴、心悸、頭暈、睡眠障礙、消化不良、情緒不穩、精神憂鬱等。這有可能是生理狀況虛弱,影響精神穩定,卻也有可能是心理上的不安定,波及生理正常機能。 無論如何,此時最有效的處理要訣,就是通暢氣血、補強局部的新陳代謝,而要根治筋膜炎,避免一再發作,無非就是要真正放鬆肌肉、恢復其正常彈性。 「只要放鬆肌肉,病就會好」,還有什麼比這更簡單的治療方法呢?但是對許多筋膜炎的病患來說,「放鬆」竟然是一門必須苦修的功課。放鬆肌肉的困難,在於患者通常都是經年累月的習慣性錯誤使力,像是握筆太緊,彈鋼琴的時候雙臂過度橫張、開車時雙肩不自然抬高等,這些無意識的錯誤姿勢導致身體某部分的肌肉過度緊縮,而且這種肌肉張力的模式已經在腦部形成固定的指令,所以患者很難打破這一模式,簡單的說,患者其實不知道什麼才是真正的放鬆,他們已經「身不由己」。 除了肌肉不正常的緊縮,會造成筋膜炎之外,我們也不能忽視中醫學對此症的解釋。從事同樣的勞動,為什麼有的人天天腰酸背痛,有的人一覺睡醒又是一條好漢呢?這當然和個人的體質有關。天生稟賦不足,筋肉虛衰,保暖工作沒有做好,使筋膜受寒涼,或是生活在潮濕的環境下等等,都會使筋膜脆弱,容易產生水腫、纖維性病變,種下發炎疼痛的病因。 *從源頭有效促使大腦重新調整肌肉張力治療筋膜炎的傳統處理方式,諸如使用消炎止痛藥、肌肉鬆弛劑,或是熱敷、冰敷、神經電刺激等的物理治療,能發揮一部分舒緩功能,對初期或輕症患者有所幫助。但是其作用時間短暫,而且僅止於治標,重症或慢性患者往往必須長期依賴藥物,甚至需要長期復健,時間上難以配合。這時候,我會推薦穴位注射療法。以藥物直接進入穴道的方式,一方面加速推動氣血循環,一方面借用藥物的有效成分,強化組織新陳代謝。又如果像是病情已經影響到自律神經者,造成失眠、耳鳴、眩暈、焦慮等,則適合使用星狀神經節阻斷療法。它能從源頭有效阻斷緊張的神經,促使大腦重新調整機體平衡,讓自律神經回歸正常運作,並且輸送充足的血液到患部,有效而且無副作用的鬆弛肌肉與修復細胞。也唯有如此,才能真正解除大腦不正常的緊張狀態,促使大腦重新調整肌肉張力,跳脫疼痛緊張的惡性循環,進而強化患部的組織,可說是最安全無副作用的治療方法。
Markus 發表在
痞客邦
留言(0)
人氣()
轉載
什麼是「肌筋膜疼痛症候群」呢?簡單的說是人體骨骼肌因為「過度使用」而產生肌肉疼痛的現象,以及各種相伴的臨床症狀。但這個毛病不是肌肉本身的發炎反應,而是因為附近組織的病變使肌肉長期處於緊張狀態,因為過度收縮導致肌纖維產生能量危機,最後讓肌肉變成一種繃緊的狀態,並且引發肌肉痛。 「肌筋膜疼痛症候群」的臨床特徵包括局部的肌肉疼痛、疼痛的肌肉裡頭有「繃緊肌束」與「引痛點」、按壓「引痛點」時則會引發肌肉特定的「轉移痛」,同時肌肉與關節的活動度會因疼痛而受限。雖然「肌筋膜疼痛症候群」是西方醫學的觀念,但在中國歷史上唐朝醫家程思邈發現的「阿是穴」則是因為醫師按壓此穴時,病人會因為疼痛,發出「阿,是!」的叫聲而得名,這兩者之間應有十分密切的關聯。 太陽穴「肌筋膜疼痛症候群」的診斷目標在於確定疼痛來源,也就是找到「引痛點」的位置,同時也要找出誘發肌肉疼痛的原因,如頸部拉傷、關節炎、長期不良姿勢、心理壓力等等,因為治療除了急性期的止痛並恢復正常的關節活動度之外,要除去誘發原因才能獲得長期的療效,避免肌筋膜疼痛的復發。 以下是引起太陽穴「肌筋膜疼痛症候群」常見的部位: 1. 斜方肌(Trapezius TrP1)
2. 胸鎖乳突肌(Sternocleidomastoid muscle,sternal)

3. 頸夾肌(Splenius cervicis)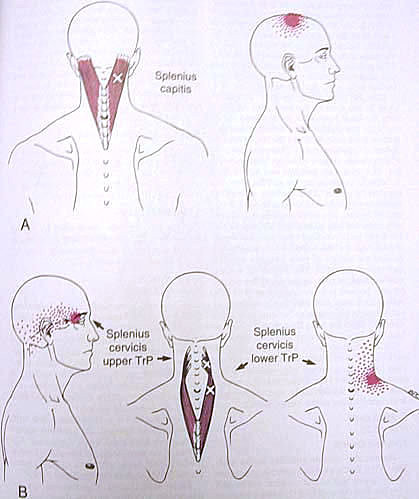 4. 頭半棘肌(Semispinalis capitis)
4. 頭半棘肌(Semispinalis capitis) 5. 下枕骨肌(Suboccipital muscle)
5. 下枕骨肌(Suboccipital muscle) 6. 顳肌(temporalis TrP1,2,3)
6. 顳肌(temporalis TrP1,2,3) 一旦確定是「肌筋膜疼痛症候群」時我們會直接針對「繃緊肌束」與「引痛點」來治療,主要目的在於減輕疼痛、放鬆肌肉並恢復正常的頭頸部活動度。治療方式包括復健物理治療(如熱敷、引痛點超音波治療、肌肉電療)、肌肉伸展術(拉筋)與肌肉深層按摩術、引痛點注射等等。其中最快速有效的治療方式為「引痛點」注射,我們以局部麻醉劑加上「快進快出」的針刺手法,將肌肉中的繃緊肌束予以放鬆,達到快速的療效。至於病患的自我治療計劃則包括姿勢的矯正、規律執行肩頸部自我肌肉伸展術與肌肉等長收縮術。而消炎止痛藥物與肌肉鬆弛劑則屬於短期治療所需。
一旦確定是「肌筋膜疼痛症候群」時我們會直接針對「繃緊肌束」與「引痛點」來治療,主要目的在於減輕疼痛、放鬆肌肉並恢復正常的頭頸部活動度。治療方式包括復健物理治療(如熱敷、引痛點超音波治療、肌肉電療)、肌肉伸展術(拉筋)與肌肉深層按摩術、引痛點注射等等。其中最快速有效的治療方式為「引痛點」注射,我們以局部麻醉劑加上「快進快出」的針刺手法,將肌肉中的繃緊肌束予以放鬆,達到快速的療效。至於病患的自我治療計劃則包括姿勢的矯正、規律執行肩頸部自我肌肉伸展術與肌肉等長收縮術。而消炎止痛藥物與肌肉鬆弛劑則屬於短期治療所需。
Markus 發表在
痞客邦
留言(0)
人氣()
 慢性腰肌勞損又叫做腰背肌筋膜炎,主要是腰背軟組織、肌肉、韌帶、筋膜慢性勞損而出現纖維化或僵硬的現象。症狀為腰背部疼痛,長期反覆發作,時輕時重,纏綿不愈,遇陰雨天氣或勞動之後痠痛常常加重,適當休息後症狀減輕。這種情形多見於成年人,通常與職業、工作型態有極大之關係,例如長期工作姿勢不良(長期彎腰工作、長時間採取軀幹側彎姿勢、用一側肩膀扛重物等),或者腰椎先天或後天畸形,或是腰部急性扭傷後治療不當,或反覆扭傷使腰背肌筋膜不能得到充分修復,以及工作環境中長時期的遭受風寒濕邪侵襲,都是慢性腰肌勞損的原因。 以下是引起腰部「肌筋膜疼痛症候群」疼痛常見的部位: 1. 胸最長肌(Longismus thoracis)
慢性腰肌勞損又叫做腰背肌筋膜炎,主要是腰背軟組織、肌肉、韌帶、筋膜慢性勞損而出現纖維化或僵硬的現象。症狀為腰背部疼痛,長期反覆發作,時輕時重,纏綿不愈,遇陰雨天氣或勞動之後痠痛常常加重,適當休息後症狀減輕。這種情形多見於成年人,通常與職業、工作型態有極大之關係,例如長期工作姿勢不良(長期彎腰工作、長時間採取軀幹側彎姿勢、用一側肩膀扛重物等),或者腰椎先天或後天畸形,或是腰部急性扭傷後治療不當,或反覆扭傷使腰背肌筋膜不能得到充分修復,以及工作環境中長時期的遭受風寒濕邪侵襲,都是慢性腰肌勞損的原因。 以下是引起腰部「肌筋膜疼痛症候群」疼痛常見的部位: 1. 胸最長肌(Longismus thoracis)
Markus 發表在
痞客邦
留言(0)
人氣()

 陳姓男同學,
陳姓男同學,






